به گزارش خبرساز ایران، از زمان ثبت اولین مورد ابتلا به سیفلیس در دهه ۱۴۹۰ میلادی، نامهای زیادی روی این بیماری گذاشتهاند که بیشتر آنها برای مردم کشورها و مناطق مختلف چندان خوشایند نبوده است، مانند «مرض فرانسوی»، «مرض ناپلی» یا «مرض لهستانی».
یکی از این نامها اما هنوز هم به کار میرود: «مقلد بزرگ». سیفلیس استاد تقلید از عفونتهای دیگر است و نشانههای ابتلا به آن در مراحل ابتدایی بیماری به راحتی قابل شناسایی نیست. مشکل اینجاست که اگر درمان نشود، میتواند عواقب جدی و خطرناکی داشته باشد.
توشار، کارمند ۳۳ ساله در آمستردام دو بار به سیفلیس مبتلا شده است. او به یاد میآورد که دفعه اول از پیام واتساپ کسی که در آن زمان با او رابطه داشته، از این موضوع باخبر شده است.
او میگوید «خیلی ناراحت بود. میگفت تقصیر من است و از من گرفته، در حالی که از نظر زمانی چنین چیزی امکان نداشت. اتهام خیلی عجیبی بود و مدتی طول کشید تا دلخوریها برطرف شود.» توشار همان موقع آزمایش میدهد و درمان میشود. او میگوید «مردم به اشتباه فکر میکنند که سیفلیس قابل درمان نیست. خیلیها نمیدانند که اگر پادتن سیفلیس هنوز در بدنتان باشد اما نشانی از عفونت نباشد، به چه معناست.»
آوریل ۲۰۲۳ آمریکا تازهترین آمار ابتلا به بیماریهای مقاربتی را منتشر کرد. سیفلیس در مقایسه با بیماریهای دیگر بیشترین افزایش را داشت. تعداد موارد ابتلا بین سالهای ۲۰۲۰ و ۲۰۲۱ حدود ۳۲ درصد بیشتر شده بود و به بالاترین آمار گزارششده در ۷۰ سال اخیر رسیده بود. مرکز پیشگیری و کنترل بیماریها در آمریکا هشدار داد که نشانی از فروکش کردن این بیماری دیده نمیشود و به مسیرهای ابتلای«نگرانکننده» و جدیدی اشاره کرد که باعث اوج گرفتن ناگهانی آن شده است.
به طور مشخص موارد سیفلیس مادرزادی به شدت افزایش پیدا کرده است؛ در این موارد مادر در دوره بارداری عفونت را که غالبا از شریک جنسیاش گرفته به کودک منتقل میکند. آمار نشان میدهد این گونه ابتلا بین سالهای ۲۰۲۰ و ۲۰۲۱ در آمریکا ۳۲ درصد بیشتر شده است. این عفونت میتواند باعث مردهزایی، مرگ در دوره نوزادی یا مشکلات سلامتی در طول دوره زندگی فرد شود.
افزایش شدید موارد ابتلا کارشناسان سلامت را غافلگیر کرده است
لیندرو منا، مدیر بخش پیشگیری از بیماریهای آمیزشی در مرکز پیشگیری و کنترل بیماریها در آمریکا میگوید «۱۵ یا ۲۰ سال پیش فکر میکردیم در آستانه محو کامل سیفلیس هستیم. اما الان شکی نیست که آمار ابتلا سیفلیس با سرعتی رو به افزایش است که در حدود ۲۰ سال گذشته بیسابقه بوده است.»
این مشکل تنها مختص آمریکا نیست. به گزارش سازمان بهداشت جهانی در سال ۲۰۲۰ حدود ۷/۱ میلیون مورد جدید ابتلا به سیفلیس گزارش شده است. در بریتانیا آمار ابتلا در سال ۲۰۲۲ به بالاترین میزان از سال ۱۹۴۸ رسید.
افزایش موارد ابتلا واقعیتی است که پزشکان و کارکنان حوزه بهداشت جنسی از نزدیک شاهد آن هستند.
جودی کراسمن، رئیس بنیاد بیماریهای آمیزشی در بریتانیا -کشوری که بین سالهای ۲۰۲۰ و ۲۰۲۱ آمار سیفلیس در آن ۸/۴ درصد افزایش داشته- میگوید «سال ۲۰۰۵ که کارم را به عنوان پرستار بهداشت جنسی شروع کردم، با این که در کلینیکی در مرکز شهر کار میکردم، به ندرت شاهد مواردی از سیفلیس اولیه بودم. اما الان بیشتر درمانگاههای داخل شهری روزانه دو یا سه مورد ابتلا دارند که برای درمان مراجعه میکنند.»
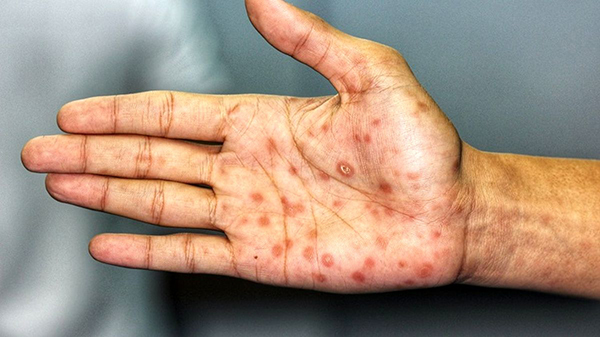
عامل این عفونت نوعی باکتری به نام «ترپونما پالیدوم» است و علایم بیماری در چهار مرحله بروز میکند. در اولین مرحله زخم یا جوشی بدون درد در محل تماس ظاهر میشود. تزریق پنیسیلین در مراحل اولیه به عنوان موثرترین راه درمان عفونت شناخته میشود. اگر سیفلیس در مراحل اولیه درمان نشود، میتواند به بیماریهای مزمن عصبی و قلبی-عروقی منجر شود.
آیزاک بوگوش، پژوهشگر دانشگاه تورنتو و پزشک بالینی بیماریهای عفونی در کانادا، همهگیری بیماری سیفلیس را در آن سوی مرز، در آمریکا رصد میکند.
او میگوید «این جریانی است که در کشورهای مختلف در سرتاسر جهان دیده میشود. این مسئله بسیار نگرانکننده است چون سیفلیس به راحتی قابل درمان است و دسترسی به درمان آن هم آسان است. این وضعیت در واقع بازتابی از ناکامی سیستم بهداشت و سلامت عمومی است.»
کانادا بین سالهای ۲۰۱۱ تا ۲۰۱۹ شاهد افزایش ۳۸۹ درصدی موارد ابتلا به سیفلیس بوده که رشد آن به وضوح از بیماریهای مقاربتی دیگر بیشتر است.
در دهههای گذشته بیشتر موارد ابتلا میان مردهای همجنسگرا یا دوجنسگرا دیده میشد. با وجود این در بعضی نقاط جهان موارد ابتلا در میان مردها در حال کاهش است. مثلا در کانادا نرخ ابتلا به عفونت در افراد مذکر کمتر شده است. اما همزمان سرعت ابتلا در میان زنان بیشتر شده، نه فقط در کانادا بلکه در سرتاسر جهان. این موضوع باعث افزایش آمار سیفلیس مادرزادی یا موروثی در بسیاری از کشورهای جهان شده است. در کل قاره آمریکا حدود ۳۰ هزار مورد انتقال سیفلیس از مادر به فرزند در سال ۲۰۲۱ ثبت شده که مقامهای بهداشتی آن را «به شکل غیر قابل قبولی بالا» میدانند.
سرایت بیماری به جنین در دوره بارداری میتواند پیامدهای وخیمی مانند سقط جنین ناخواسته، مردهزایی، تولد زودرس، کاهش وزن نوزاد و مرگ کودک اندکی بعد از تولد داشته باشد.
در ایالات متحده سرعت ابتلا به سیفلیس مادرزادی در حال افزایش است. در سال ۲۰۲۰ نرخ ابتلا سه و نیم برابر بیشتر از سال ۲۰۱۶ بود و این میزان در سال ۲۰۲۱ باز هم افزایش یافت و باعث ثبت ۲۲۰ مورد مردهزایی و مرگ نوزاد شد. این در حالی است که نرخ ابتلا در مناطقی از کشور به شکل تصاعدی و نگرانکننده در حال افزایش است که در آمار ملی و کلی آمریکا پنهان مانده است. برای مثال پزشکان در ایالت میسیسیپی گزارش دادهاند که در پنج سال گذشته موارد سیفلیس مادرزادی ۹۰۰ درصد بیشتر شده است.
بیشترین تعداد ابتلا در میان زنان سیاهپوست و لاتینتبار در آمریکا دیده شده است
ماریا ساندارام، پژوهشگر موسسه تحقیقاتی کلینیک مارشفیلد در ویسکانسین میگوید «این آمار نشاندهنده نابرابری و تبعیض نهفتهای است که ما همچنان در زیرساختهای بهداشت و درمان عمومی با آن روبرو هستیم.» آسیبپذیرترین گروه زنان، مانند آنهایی که خانهشان را از دست دادهاند یا دچار اعتیاد به مواد مخدر یا الکل هستند، بیشترین موارد ابتلا را دارند. بسیاری از این نابرابریها با همهگیری کوید-۱۹ در سرتاسر جهان تشدید شد.
ساندارام میگوید «در جامعه بهداشت و سلامت عمومی این اتفاق نظر وجود دارد که افزایش آمار بیماریهای آمیزشی از جمله سیفلیس، احتمالا به اختلالی مربوط میشود که در دوره همهگیری کرونا در مسیر فراهم کردن امکانات پیشگیری از این عفونتها به وجود آمد.»
از جمله نابرابریهایی که به نظر میآید در این مسئله نقش داشته، مشکل دسترسی به مراکز آزمایش بیماریهای مقاربتی، عیبانگاری ابتلا به سیفلیس در جوامع مختلف و احتمالا موانع ارتباط زبانی بوده است. نتایج پژوهشی در برزیل ارتباط میان زنان سیاهپوستی را که تحصیلات کافی نداشتهاند با افزایش نرخ سیفلیس مادرزادی نشان داده است. در بسیاری از موارد زنان برای دسترسی به مراقبتهای زمان بارداری که امکان آزمایش سیفلیس را فراهم میکند، با مشکل روبرو هستند.
تحقیقاتی دیگر در بخش کرن ایالت کالیفرنیا نشان میدهد وضعیت مهاجرتی، بیمه درمانی و خشونتهای خانگی یا جنسی بر دسترسی زنان باردار به مراقبتهای درمانی و بهداشتی تاثیر دارد. این منطقه ۱۷ درصد کل موارد سیفلیس مادرزادی ایالت کالیفرنیا را در سال ۲۰۱۸ ثبت کرده در حالی که جمعیت آن تنها ۲/۳ درصد از جمعیت کل ایالت را تشکیل میدهد. نیمی از زنان باردار یا تازه زایمانکردهای که در این پژوهش با آنها مصاحبه شده، لاتینتبار یا اسپانیاییزبان هستند.
مطالعه دیگری که سال ۲۰۲۰ در استرالیا انجام شد نشان داد که نرخ ابتلا به سیفلیس با در نظر گرفتن آماری که در سال ۲۰۱۵ ثبت شده، حدود ۹۰ درصد افزایش یافته است. حدود چهار هزار مورد ابتلا در جوامع بومی و ساکنان جزایر تنگه تورس شناسایی شده که تنها ۳/۸ کل جمعیت استرالیا را تشکیل میدهند. با این که یک برنامه ملی آزمایش و درمان برای کنترل شیوع بیماری به راه افتاده، اما کارشناسان میگویند پایین آوردن سطح ابتلا به دوره پیش از کوید، نیازمند سطوح بسیار بالاتری از آزمایش در میان جوامع محلی است.
در آنجا هم مشکلات مشهودی در دسترسی مادران باردار به آزمایشهای لازم برای تشخیص سیفلیس در بخشهایی از کشور دیده میشود.
اما همزمان با بحران معیشت و همهگیری کرونا که منابع بهداشت عمومی را تحت تاثیر قرار داده، رفتارها و برخوردهای انسانی در مواجهه با بیماریهای آمیزشی هم تغییر کرده است.
به گفته لیندرو منا «اواسط دهه ۱۹۹۰ میلادی با پیدایش درمانهای رترو ویرال برای اچآیوی تغییر بزرگی به وجود آمد. الان، به کمک روشهای درمانی و پیشگیری پیشرفته برای مقابله با اچآیوی، ابتلا به این ویروس به نوعی عارضه مزمن [و نه مرگبار] تبدیل شده است. به همین دلیل نگرانی از خطر ابتلا به اچآیوی دیگر چندان مشوقی برای استفاده از کاندوم یا روشهای دیگر پیشگیری از بیماریهای مقاربتی نیست.»
تغییر رفتارهای جنسی موضوعی است که پژوهشگران ژاپنی با تحقیق درباره رابطه میان اپلیکیشنهای دوستیابی و موارد ابتلا به سیفلیس بررسی کردهاند. آنها به این نتیجه رسیدند که استفاده از اپهای یافتن دوست یا شریک جنسی «به شکل قابل ملاحظهای با موارد سیفلیس در ارتباط بوده» و استفاده از این برنامهها را به افزایش ابتلا به دلیل داشتن رابطه ناامن مربوط دانستهاند.
این موضوعی است که ساساکی چیواوا هم که درباره فرهنگ جوانان ژاپنی و رابطه مینویسد، در مکالماتش با کارگران جنسی دریافته است. چیواوا میگوید استفاده از کاندوم در میان کارگران جنسی در حال کاهش است و مشتریان آنها هم تعهدی به آزمایش تشخیص بیماریهای آمیزشی ندارند. به گفته چیواوا اگر کارگران جنسی به عفونتی مبتلا شوند، آن را از «بخت بد» خود میدانند و «بیشتر آنها کسب درآمد را به ریسک ابتلا اولویت میدهند.»
از دید بسیاری از مقامهای بهداشتی، مسیر مبارزه با سیفلیس روشن است؛ ما پنیسیلین را داریم که همچنان و با وجود مقاوم شدن روزافزون باکتریها نسبت به آنتیبیوتیکها، بهترین داروی مقابله با این عفونت است. در کنار آن آزمایشهای بیشتر، آموزش برای مقابله با عیبانگاری بیماری همراه با آگاهی دادن گسترده برای تشویق به رابطه امن، همگی نقش مهمی در این میان ایفا میکند.
کراسمن میگوید «ما موجوداتی اجتماعی هستیم و به همین دلیل نباید تشخیص بیماری آمیزشی بیش از سرماخوردگی باعث شرم و پنهانکاری شود. ما تلاش میکنیم نگاه عمومی به آزمایش بیماریهای مقاربتی را از ترس و نکوهش به یک موضوع عادی تبدیل کنیم که بخشی از بهداشت و سلامت جنسی افراد است. این نگاه بخش مهمی از داشتن یک زندگی جنسی سالم و ایمن است.»
اما دانشمندان هنوز نتوانستهاند به یک نظریه واحد درباره دلیل افزایش سریعتر سیفلیس نسبت به بیماریهای آمیزشی دیگر برسند. به گفته لیندرو منا هیچ مدرک مستندی وجود ندارد که نشان دهد گونه در حال شیوع این بیماری، کشندهتر از قبل شده است. به گفته بوگوش افزایش مقاومت در برابر آنتیبیوتیک هم دلیل قانعکنندهای برای توضیح این وضعیت نیست.
توشار که به سیفلیس مبتلا شده بود، همچنان هر سه ماه یک بار آزمایش میدهد.
او میگوید «باید بتوانیم راحت درباره سیفلیس حرف بزنیم. افراد به اصطلاح مطلع هم به جای نگاه علمی به این موضوع، به اتهامزنی رو میآورند. ما رابطه داریم و این اتفاقات هم میافتد.»







ثبت دیدگاه